Le principal risque lié à l'administration d'un repas à un patient souffrant de troubles de la déglutition est que les aliments pénètrent dans les voies respiratoires.
On appelle « pénétration » le passage du bol alimentaire dans les voies respiratoires au-dessus des cordes vocales. Normalement, ce phénomène est contré par le réflexe protecteur de la toux.
On appelle « aspiration » le passage de résidus alimentaires sous les cordes vocales. Dans ce cas, le réflexe de toux ne suffit pas à expulser ces résidus, ce qui peut avoir de graves conséquences sur l'appareil respiratoire.
Les pneumonies par aspiration constituent la cause de décès la plus fréquente chez les patients souffrant de dysphagie d'origine neurologique. L'aspiration est définie comme l'inhalation du contenu oropharyngé ou gastrique dans le larynx et les voies respiratoires inférieures. Le risque d'aspiration est relativement plus élevé chez les personnes âgées en raison de l'incidence plus élevée de dysphagie et de reflux gastro-œsophagien. Après l'aspiration, divers syndromes pulmonaires peuvent survenir, qui dépendent à la fois de la quantité et de la nature de la matière aspirée, de la fréquence de l'aspiration et de la réponse de l'hôte à cette matière.
La pneumonie par aspiration proprement dite – ou syndrome de Mendelson – est une lésion chimique causée par l'inhalation de contenu gastrique stérile, tandis que la pneumonie ab ingestis est un processus infectieux provoqué par l'inhalation de sécrétions oropharyngées colonisées par des bactéries pathogènes; bien qu'il existe un certain chevauchement entre les deux, il s'agit de deux entités cliniques distinctes.
La pneumonie par aspiration se caractérise par une brûlure chimique de l'arbre trachéobronchique et du parenchyme pulmonaire due à l'acidité du contenu gastrique, suivie d'une intense réaction inflammatoire parenchymateuse. Comme l'acidité gastrique empêche la croissance des micro-organismes, l'infection microbienne ne joue aucun rôle dans les premières phases de la pneumonie par aspiration, mais peut n'en jouer qu'à un stade ultérieur, même si l'incidence de cette complication est mal connue. Il faut toutefois rappeler que, lorsque le pH de l'estomac augmente à la suite de la prise d'antiacides ou d'inhibiteurs de la pompe à protons, fréquemment utilisés chez les personnes âgées, une colonisation du contenu gastrique par des micro-organismes potentiellement pathogènes peut se produire.
Les signes et symptômes chez les patients ayant aspiré du contenu gastrique vont de la présence de régurgitations gastriques dans l'oropharynx à l'apparition de râles, d'une toux, d'une cyanose, d'un œdème pulmonaire, d'une hypotension et d'une hypoxémie, avec une progression rapide vers une détresse respiratoire aiguë et le décès. Dans la plupart des cas, on observe uniquement une respiration sifflante ou une toux, tandis que certains patients présentent ce que l'on appelle communément une aspiration silencieuse, qui ne peut être mise en évidence que par imagerie.
La pneumonie par aspiration se développe à la suite de l'aspiration, depuis l'oropharynx, de sécrétions colonisées par des micro-organismes ; il convient toutefois de rappeler qu'il s'agit là d'un des principaux mécanismes par lesquels les bactéries – telles que Haemophilus influenzae et Streptococcus pneumoniae qui colonisent l'oropharynx – pénètrent dans les voies respiratoires. En effet, environ la moitié des adultes en bonne santé aspirent de petites quantités de sécrétions oropharyngées pendant leur sommeil, mais leur contenu microbien est éliminé en continu par le transport ciliaire actif, les mécanismes immunitaires normaux et, le cas échéant, la toux. Toutefois, si ces mécanismes sont compromis ou si la quantité de matière aspirée est importante, une pneumonie peut se développer.
Chez les patients âgés et chez ceux qui ont subi un AVC et souffrent de dysphagie, il existe une forte corrélation entre le volume des sécrétions aspirées et le développement d'une pneumonie.
Le diagnostic de pneumonie par ingestion repose sur la mise en évidence, à la radiographie, d'infiltrats pulmonaires au niveau bronchopulmonaire. Les facteurs qui augmentent le risque de colonisation oropharyngée par des micro-organismes potentiellement pathogènes et qui augmentent la charge bactérienne peuvent accroître le risque de pneumonie par ingestion ; par exemple, ce risque est moindre chez les patients édentés et chez les patients âgés bénéficiant d'une hygiène bucco-dentaire efficace et rigoureuse. En effet, un nettoyage inadéquat de la cavité buccale peut entraîner, chez les personnes âgées, une colonisation oropharyngée abondante par des agents pathogènes potentiels des voies respiratoires tels que Pseudomonas aeruginosa et Staphylococcus dans les pneumonies acquises en milieu communautaire.
En ce qui concerne les agents microbiens responsables de la pneumonie par aspiration, on a constaté une prédominance de Pseudomonas aeruginosa et d'autres bactéries à Gram négatif chez les patients atteints d'un syndrome d'aspiration contracté en milieu hospitalier, tandis que Streptococcus pneumoniae, Staphylococcus aureus, Haemophilus influenzae et les entérobactéries sont prédominants dans les pneumonies acquises en milieu communautaire.
Il est évident que le passage d'aliments dans les voies respiratoires est plus fréquent lors de l'administration des repas chez les patients souffrant de dysphagie, même à un stade précoce. Lorsque ce phénomène se manifeste par une sensation d'étouffement, une toux persistante et l'apparition d'une coloration rouge ou cyanosée, il devient extrêmement évident pour la personne qui administre les aliments
Il peut être bien plus dangereux de ne pas traiter les signes indiquant que de petites quantités d'aliments ont pénétré dans les bronches – une aspiration silencieuse –, car le patient lui-même ne s'en rend souvent pas compte. Certains symptômes doivent éveiller des soupçons, notamment :
- Apparition constante de quelques quintes de toux involontaires immédiatement après, ou en tout cas dans les 2 à 3 minutes suivant la déglutition de la bouchée
- Apparition d'un enrouement ou d'une enrouement de la voix après avoir avalé une bouchée
- Écoulement de liquide ou d'aliments par le nez
- Présence de fièvre, même légère (37,5 à 38 °C), sans cause apparente ; la fièvre peut en effet être le signe d'une inflammation ou d'une irritation due à des aliments qui se sont introduits dans les voies respiratoires.
Si l'un seul de ces symptômes est détecté, il est recommandé de le signaler immédiatement à son médecin et/ou à la personne qui s'occupe directement du trouble de la déglutition.
Il convient de souligner que le passage d'aliments dans l'appareil respiratoire, via la trachée vers les bronches puis vers les poumons, même en petites quantités mais de manière répétée dans le temps, peut entraîner une forme de pneumonie qui commence par une inflammation mais peut évoluer, surtout si la pénétration de substances alimentaires dans les bronches persiste, vers une forme infectieuse plus grave. Une grande attention s'impose donc lors de l'administration des repas, tant en ce qui concerne les modalités d'administration (position, durée, etc.) que le choix des aliments.
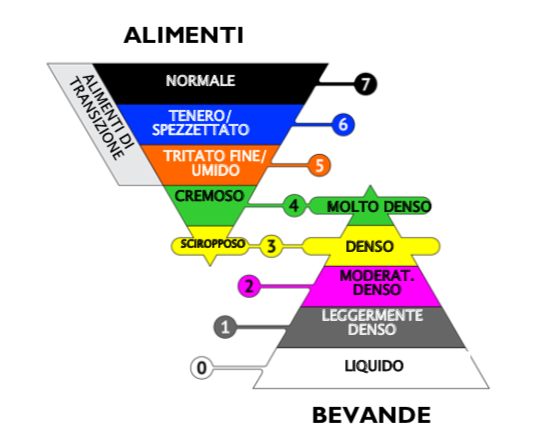
Lors de la prise de repas d'un patient souffrant de troubles de la déglutition, il est nécessaire de prévoir une progression alimentaire adaptée à sa capacité de déglutition. Le choix des aliments, qui dépend du type et du degré de dysphagie, doit être guidé principalement par les critères suivants :
- Sécurité du patient grâce à la réduction du risque d'aspiration – passage d'aliments dans les voies respiratoires – par le choix d'aliments présentant des propriétés physiques adaptées (homogénéité, viscosité, cohésion)
- Besoins alimentaires du patient, notamment en ce qui concerne l'apport en protéines, en calories et en eau, ainsi que ses éventuelles exigences diététiques et ses préférences alimentaires.
S'il est d'une part nécessaire que les aliments soient variés, appétissants et adaptés sur le plan nutritionnel, il est d'autre part primordial de mettre en œuvre toutes les mesures visant à prévenir le risque d'inhalation de nourriture dans les voies respiratoires et le risque de pneumonie par aspiration qui en découle.
Parmi ces mesures, nous recommandons de veiller à la posture, d'adopter des méthodes d'alimentation appropriées et de répartir les repas sur plusieurs moments de la journée (au moins 5) afin de réduire l'effort demandé au patient.
Mais nous recommandons surtout de choisir les aliments avec beaucoup de soin et de veiller à ce que leurs paramètres rhéologiques (notamment l'homogénéité, l'absence de phase double, la consistance, la viscosité, la viscoélasticité et la cohésion) soient adaptés au patient souffrant de dysphagie, et qu'ils restent absolument constants dans les différentes étapes d'utilisation, de la préparation jusqu'au moment de l'administration.